A guerra contra a obesidade está cada vez mais longe de chegar ao fim. Existem diversos modelos de dietas, produtos, e promessas, mas, pela complexidade da doença, além dos padrões sociais, temos visto que a busca pelo emagrecimento sempre está em alta, seja pelas indústrias da estética, farmacêutica e da saúde.
Tanto a Organização Mundial de Saúde quanto o Ministério da Saúde têm apontado como a obesidade tem sido um grande problema de saúde. Dados do Mapa de Obesidade da Abeso (2023) mostram como nós, brasileiros, temos mudado nossa alimentação, resultando em um crescente aumento do sobrepeso e obesidade nos adultos, chegando a mais de 55,4% e as projeções é que esse valor só de obesidade chegue a 30% em 2030.
Inclusive, é preocupante também os altos índices em crianças e adolescentes que também tem escalonado dentro desta realidade.
As abordagens multiprofissionais têm trazido amplitude à temática e novas alternativas. Larsen et al (2020), coloca como as intervenções comportamentais têm auxiliado com abordagens que não sejam apenas eficazes na perda de peso inicial, mas na manutenção da perda de peso, o sonho da maioria, que é realmente sair do efeito sanfona.
Sabemos que, por ser multicausal, o emagrecimento ainda não tem um mecanismo fechado de tratamento, tendo fatores genéticos, balanço energético e ingestão alimentar, além de regulação hormonal e atividade física que antes eram tratados como parâmetros isolados e que agora estão sendo estudados em associação.
Foi assim por um tempo com a nutrição e as colaborações da atividade física em seus vários níveis de exercícios e, posteriormente, tem sido acrescentado da parte comportamental e emocional e, mais recentemente, a associação do sono com bem-estar e saúde, que nem sempre foi um efeito tão claro quando se fala em manutenção do peso, ganho de massa muscular e emagrecimento, mas essas questões têm sido cada vez mais estudadas.
A amplitude do sono compromete o desempenho cognitivo e de aprendizados de crianças e adultos, interfere na saúde mente, pode gerar impactos sociais e econômicos, como redução da capacidade de trabalho até mesmo acidentes devido ao cansaço e atenção.
Ressalta-se que fadiga é compreendida com uma sensação de exaustão ou cansaço mesmo após o período de descanso, sendo assim, também tem sido uma consequência muito frequente relacionada a carga de trabalho e estudos e a pressão psicológica que alguns estudos como Nazario et al(2023) coloca que foram agravadas para alguns profissionais diante da pandemia.
Com a rotina contemporânea, estamos tendo muitos fatores que estão interferindo especificamente neste hábito de dormir, tais como maior período de exposição à luz, tipos de luzes e telas, exaustivas jornadas de trabalho, horas em ambientes sociais como as mídias online, são alguns fatores estudados por Guimarães (2020) na diminuição da quantidade de horas disponíveis para dormir atualmente.
Fonte: Guimarães (2020)
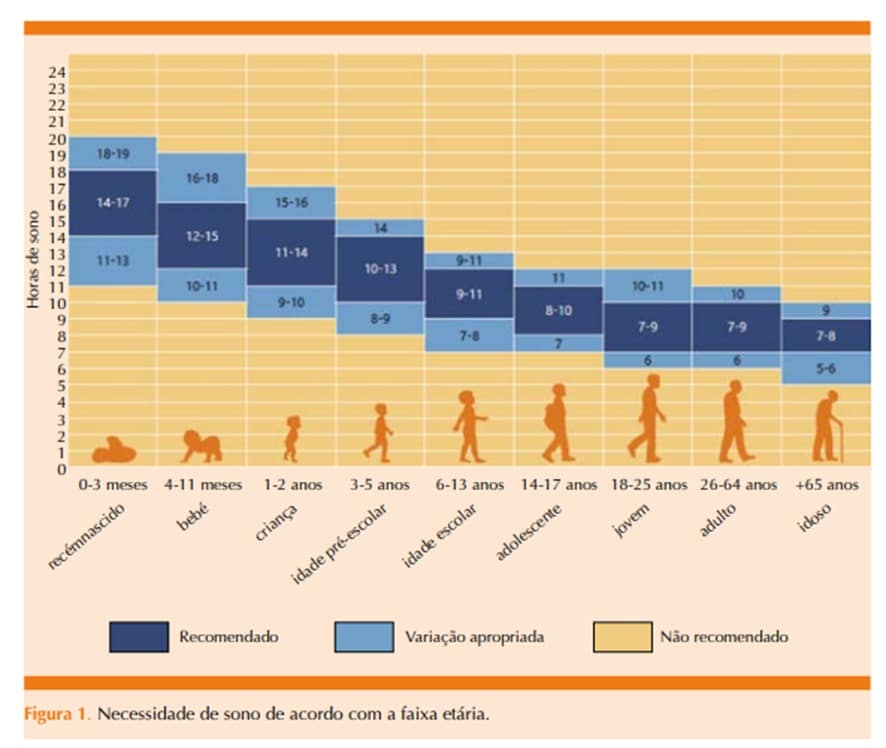
A média de sete a oito horas de sono para um adulto é até bem conhecida, mas essa necessidade também sofre variação com a idade, sexo e ainda temos o tempo de duração dos níveis do sono que também são marcadores importantes. O sono é dividido em cinco estágios que se repetem durante a noite, em diferentes intensidades: Não-REM 1, Não-REM 2, Não-REM 3, Não-REM 4 e o sono REM, sono profundo e sono leve, e dentro desses estágios ainda podem ter características e parâmetros singulares, que influencia o seu relaxamento ou tenção como frequência cardíaca e respiratória. Atualmente alguns aplicativos e eletrônicos tem tentando nós ajudar nesse monitoramento, mas também há um grande caminho de ajustes para que estes sejam realmente uteis e não apenas para curiosidade.
Fonte: Crispim et al (2007)
A privação do sono diante do nosso organismo é considerada um componente estressante e é importante lembrar que somos regidos por pelo menos duas fases ligada à luz: dia e noite ou jejum e alimentação, os quais designam o nosso ritmo biológico ou ciclo circadiano através do núcleo supraquiasmático (SCN) no hipotálamo em ações antagonistas, alguns descrevem como mecanismo “flip-flop switch” tipo um interruptor cerebral, o qual uma hora s está no momento de sono e em outra no estado de atenção.
Esse mecanismos se orna essencial pela ação excitatória de neutrotransmissores inibitórios GABA e Galanina, e mediado por níveis de adenosina para que haja a transição entre esses dois estados.
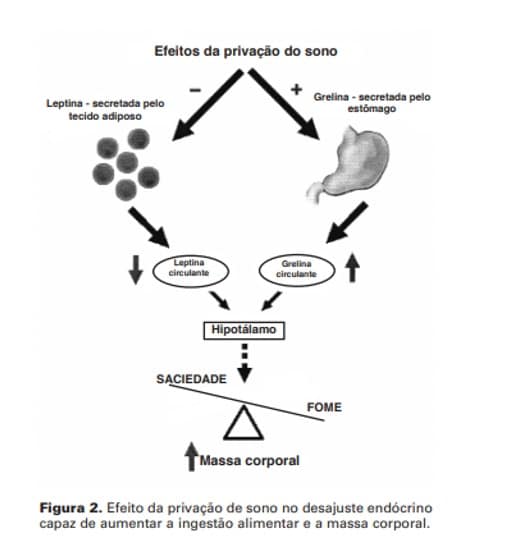
No nosso período de descanso, temos a produção e a regulação dos níveis de vários hormônios. Entre eles podemos destacar a grelina e a leptina, hormônios ligados à sensação de fome e saciedade que estão diretamente ligados ao ganho de peso, emagrecimento e manutenção do peso. Além desses, destaca-se o cortisol, hormônio do tão conhecido estresse, que pode propiciar um maior apetite ou dificultar a queima de gordura.
Ou seja, emagrecer hoje não é só força de vontade como muitos dizem!
Crispim (2007) já colocava as contribuições que a privação do tempo de sono tem refletido em nossa saúde ao se tornar um padrão habitual associado com a obesidade. Magalhães et al (2007) explica que o sono é um momento dereparação, ou melhor, restauração muscular, metabólica, psicoquímico e hoje estamos vendo como a crono nutrição deve ser colocada como base para as nossas atividades, respeitando a nossa essência e prevenindo várias doenças como hipertensão arterial sistêmica, doenças cardiovasculares e diabetes mellitus, além de prejuízos à memória, ao estado de alerta, às respostas imunológicas, inflamatórias e atenção e ao humor como mencionado também.
Por Guimarães (2020), e tudo isso está relacionado ou poderia ser evitado com uma boa noite de descanso. Cada pessoa é única, então o padrão de 8 horas por dia pode não ser para você, temos outras classificações como pessoa vespertina e matutina, e diversas ferramentas como a Escala de Sonolência Epworth e a Escala de Pittsburgh para avaliação da qualidade do sono, que têm ajudado na área da pesquisa, mas a autoanálise ainda tem sido mais prática e reflexiva. A falta de energia, disposição, sono acumulado de maneira frequente, pode já ser um alerta que
precisamos melhorar nossos hábitos diurnos.
Agrelina pode se encontrar aumentada se uma pessoa não consegue ter uma boa noite de sono e, por conta disso, no dia seguinte comemos um pouco mais. A mesma coisa acontece com a leptina, que se associa com aquelas vontades mais incontroláveis de comer, exageros e até mesmo compulsões alimentares, ou seja, maior ingestão calórica. Alguns marcadores genéticos também tem sido associados a ação da grelina e seus polimorfismo, prometendo ser uma área de grande pesquisa nos próximos anos devido essas individualidades.
Outro hormônio importante é o GH, que é conhecido como hormônio do crescimento, que auxilia no ganho de massa muscular, e ativa o seu metabolismo, reduzindo o acúmulo de gordura corporal, e temos vários outros, em uma grande orquestra no nosso organismo, o qual também é sintetizado no período noturno.
Esses e outros efeitos, além da influência na quantidade de comida ingerida ao longo do dia, também influenciam na qualidade, sendo alimentos mais calóricos e lanches por exemplo opções mais atraentes do que frutas e saldas, e nos horários das refeições, propiciando maior consumo no período noturno, e isso vai desencadeando outras desregulações, como por exemplo, na tão temida insulina e suas complicações. E não podemos deixar de mencionar sobre as ações do principal mediador da cronobiologia que é a Melatonina.
Diferentemente dos outros hormônios, a melatonina é também um neurotransmissor que nos avisa sobre a distinção dessa fase, também conhecida como hormônio do sono, mas que faz essa regulação dos ciclos
através do escuro/noite e não induz ao sono. Ela está envolvida também na eliminação de espécies reativas de oxigênios e de várias enzimas antioxidantes.
Todavia temos visto um aumento da sua utilização de maneira exagerada e precisamos nos atentar aos possíveis efeitos que toda essa cascata alterada podem ter. refletindo no metabolismo dos indivíduos no longo prazo. O que devemos fazer é começar a resgatar velhos hábitos. Passos et al (2007), já colocava várias opções não farmacológicas para auxiliar o sono, como
Terapia cognitivas; Terapia de controle de estímulos, Terapia de restrição de sono, Terapia de relaxamento, Terapia de intenção paradoxal, Fototerapia e Higiene do sono. Antes da década de 90 havia estudos com essas técnicas isoladamente, mas hoje em dia já sabemos que as combinações também são boas alternativas e mais eficiente na melhora do sono.
Para criar essa nova rotina e colaborar com sua noite de descanso, comece organizando sua rotina noturna, por exemplo:
– Tenha hora para dormir e acordar, inclusive em feriados e finais desemana. O corpo realmente acostuma e vai ajustando seu relógio biológico.
– Crie hábitos relaxantes, como: banho morno, chá calmante, leitura de um livro, isso ajuda a desconectar do dia e acalmar a mente.
– Desligue os eletrônicos, porque a luz azul ou tela, inibe a produção de melatonina.
– Faça exercícios físicos regularmente, de preferência ao ar livre, na luz natural, olhando sua respiração, pode ser uma ação até mesmo prazerosa para fugir da rotina estressante.
– Não trabalhe na cama, mude sua roupa e tenha um ambiente apropriada, deixe este ambiente do quarto para que seu organismo se acostume como uma área de descanso.
– Aproveite o sol, a exposição solar matinal ajuda na regulação corporal e nas regulações hormonais como já mencionada.
– Limite o tempo das sonecas, para que elas não atrapalhem seu horário ideal que é o noturno.
Na alimentação evitar alimentos ricos em cafeínas e bebidas alcoólicas entre 4-6 horas que antecedem o sono já é bem conhecido, mas chás e alimentos calmantes ou precursores de L thenina precursor de serotonina, como: banana castanhas, cereais integrais, chocolate amargo, espinafre proteínas como leite, ovos, carnes e peixes e chá como camomila, são algumas opções para sua noite também ficar mais agradável.
Demetra (2020), explica melhor a ação de transformação e influência da alimentação, do triptofano até a melatonina através de uma sincronização não fótica no Núcleo Supra Quiasmático. Então a forma, horários de ingestão da comida, como no café da manhã e/ou jantar além do metabolismo também influenciam o ciclo circadiano como ele também já foi mostrado que influência
nossa alimentação.
Por isso é importante a estimulação e o consumo desse aminoácido, ou com a suplementação de α-LAC. Caso o básico não esteja funcionando, pode ser um bom momento de buscar ajuda com um nutricionista funcional, através de alguns fitoterápicos e suplementos como Gaba e 5HTP podem ser outras alternativas, ou até mesmo óleos essenciais, ou um acompanhamento mais especializado e medicamentoso
com médico.
Todavia também fica evidente que a qualidade da alimentação pode colaborar para o sono e o emagrecimento, pois evidencias da deficiência de triptofano na redução do tempo de sono também já tem sido estudado e resultando na fragmentação do sono, o que também não é bom. Compreender a função e a necessidade do sono adequado, não apenas no parâmetro de duração, mas de qualidade e constância pode ser uma chave a ser virada de fundamental importância para a recuperação da saúde e um grande desafio diante da modernidade e esperamos que novas evidências nos ajudem a chegar neste equilíbrio saudável
Referências:
Crispim, C. A., Zalcman, I., Dáttilo, M., Padilha, H. G., Tufik, S., & Mello, M. T. de .. (2007). Relação entre sono e obesidade: uma revisão da literatura. Arquivos Brasileiros De Endocrinologia& Metabologia, 51(7), 1041–1049. https://doi.org/10.1590/S0004-27302007000700004 Gumarães-Togeiro SM.
Duração do sono e ganho de peso: mecanismos e implicações para a saúde. Med Int Méx. 2020;36(Supl. 1):S13-S16.
http://doi.org/10.24245/mim. v36id.3775 Larsen SC, Horgan G, Mikkelsen MK, Palmeira AL, Scott S, Duarte C, Santos I, Encantado J, O’Driscoll R, Turicchi J, Michalowska J, Stubbs RJ, Heitmann BL.
Consistent sleep onset and maintenance of body weight after weight loss: Ananalysis of data from the NoHoW trial. PLoS Med. 2020 Jul 16;17(7):e1003168. doi: 10.1371/journal.pmed.1003168. PMID: 32673309; PMCID: PMC7365417


